Диабетическая (у диабетиков) ретинопатия или ДР, диабет глаза — одно из самых тяжелых осложнений диабета любого типа. Проявляется оно микроангиопатией и поражает сосуды сетчатки, отмечается у 90% больных со стажем болезни около 20 лет. Но даже в первые 2 года болезни у 15% больных отмечается наличие ретинопатии.
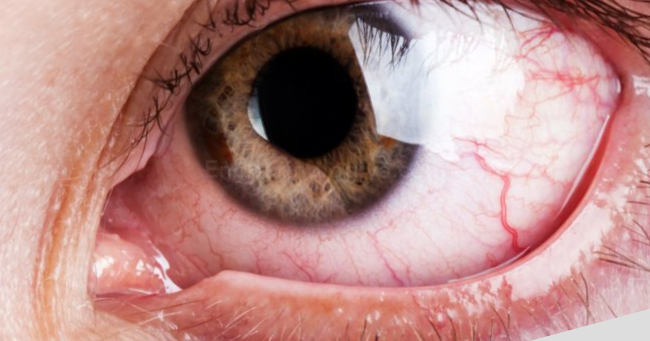
Благодаря современным методам диагностики, ретинопатия может диагностироваться на более ранних стадиях, когда возможно сохранение зрения. В противном случае полная слепота неминуема и ведет к инвалидности. Замечено, что слепота именно от СД возникает в 25 раз чаще, чем от других патологий.
Этиология явления
Ретинопатия – что это такое при сахарном диабете? Как она возникает? Хотя сам механизм появления ДР сегодня точно не выяснены, но пациентам важно то, что точно установлены факторы риска, которые можно взять на контроль.
Причиной осложнения становится длительно существующая гипергликемия, гипертония, курение, ожирение, период гестации, генетическая предрасположенность, нефропатии, атеросклероз, подростковый период и возраст после 50 и длительность патологии; некоторые специалисты придают значение аутоиммунному моменту. Основными провоцирующими факторами являются длительная гипергликемия и АГ – они идут впереди со значительным отрывом.
Некоторое представление о работе глаза
Итак, с попаданием в глаз светового пучка, он преломляется в хрусталике, проходит через стекловидное тело и фокусируется на сетчатке. Это выстилающая глаз изнутри оболочка. Здесь имеется особая зона – макула (желтое пятно). Оно играет немаловажную роль в развитии ретинопатии.
На сетчатке имеются клетки-фоторецепторы, которые трансформируют световой пучок в электрический нейроимпульс, и обрабатывают его. Все изображение собирается на сетчатке и сигнал переходит на n. opticus, а дальше – в мозг. Весь объем глаза, от хрусталика до сетчатки занят стекловидным гелеобразным, полностью прозрачным телом. Его задачи важны для зрения: оно становится проводником световых лучей до ретины, регулирует и обеспечивает постоянство ВГД – для нормальной работы глаза это главное условие; при различных травмах и перепадах давления регулирует его; сохраняет постоянное расположение ретины с хрусталиком.
Патогенез
Что же происходит при СД внутри глаза? Все стадии диабетической ретинопатии имеют свои проявления. Часто у диабетиков отмечаются генетически обусловленные изменения в строении сосудов ретины, что способствуют нарушению микроциркуляции.
Гемато-ретинальный барьер, который обычно не дает проникать в ткань ретины большим молекулам из питающих ее сосудов, за счет расширения сосудов (вазодилатации) и повышенной их проницаемости начинает их пропускать.
Мелкие капилляры сахаром начинают разрушаться. За счет этого доставка питания и кислорода к клеткам глаза резко падает, а в количественном пересчете на единицу веса, глазу нужно повышенное количество питания и кислорода, по сравнению с другими органами.
Организм начинает приспосабливаться и компенсировать ситуацию ростом новых сосудов, чтобы было, как говорится, откуда брать. Голодные клетки и сами начинают продуцировать вещества, которые помогают образованию новых сосудов.
Это и есть пролиферация – рост новых сосудов или 3 стадия процесса – пролиферативная (ПДР). Эти новые сосуды начинают активно расти – процесс неоваскуляризации. Такое явление хорошо при травмах, потому что помогает заживлению, но не в данном случае. Здесь оно учащает кровоизлияния. А в начале, в непролиферативной стадии (второй), этого еще нет. Там только идет разрушение капилляров. Эти разрушения также имеют свое название – микроаневризмы. Во время этого на сетчатку вытекает кровь (гемофтальм) и белковая жидкость (экссудат). Он еще больше повреждает сетчатку. Называется твердым, потому что состоит из жиров и белка. Это вызывает воспалительный ответный отек нервных волокон и макулы.
Отек желтого пятна ассоциируется с частичной потерей зрения, когда становится трудно разглядеть мелкие предметы из-за пелены перед глазами – частые признаки ретинопатий. Чаще потеря зрения возникает в 3 стадии. Новые сосуды очень хрупкие, потому стенка их состоит из одного слоя клеток, которые к тому же быстро растут и не успевают наслаиваться.
За счет хрупкости новоявленные образования сосудов могут разрываться даже во сне.
Они рвутся, а на их место снова растут новые сосуды и процесс набирает обороты. Эти неососуды, конечно, функционально неполноценны, но активны и могут прорастать в стекловидное тело.
Таким образом, важными становятся эти 2 основные фазы: простая или непролиферативная или экссудативная и пролиферативная. Экссудат на 3 стадии мягкий, похож на клочки ваты и содержит эндоплазму.
При небольшом разрыве все быстро рассасывается, но при крупных кровоизлияниях размеры сгустков увеличиваются и возникают необратимые процессы.
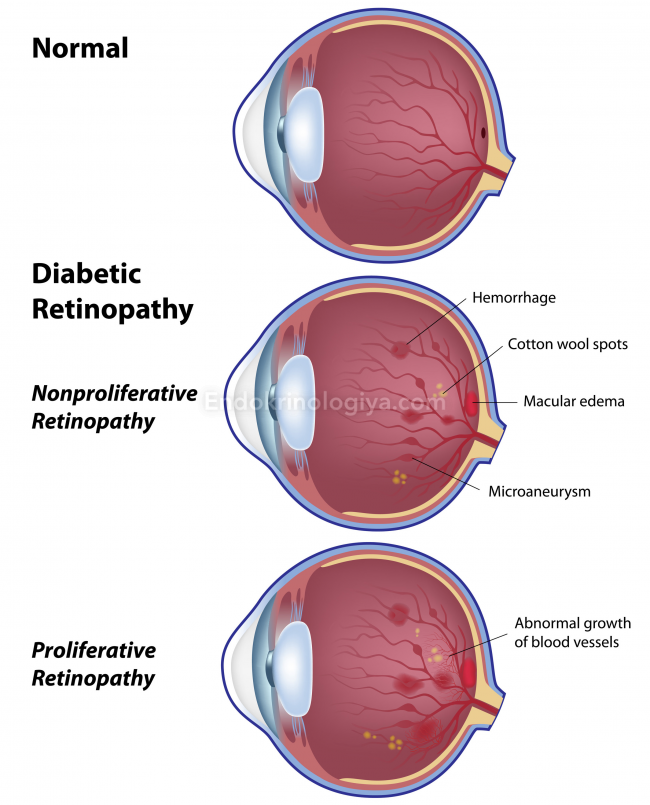
Среди таковых – рост фиброзной ткани, которая появляется как рубец (шрам) на сетчатке после кровоизлияний.
Сетчатка постепенно растягивается до определенного предела, затем сморщивается и начинает отслаиваться от задней части глаза. Если аномальные неососуды нарушают отток внутриглазной жидкости, повышается внутриглазное давление и тогда уже повреждается и зрительный нерв.
Вот эта стадия уже себя обнаруживает и пациенты приходят с жалобами на ухудшение зрения.
Оно становится нечетким, особенно ночью, перед глазами появляются темные точки и пелена.
Итак, что такое ретинопатия? Это разрушение сосудов сетчатки с признаками микроангиопатии. Терминальная стадия ДР – это уже потеря зрения с отслойкой сетчатки. Означает, что фокуса изображения на сетчатке хрусталиком уже нет.
Но нужно отметить, что при снятии гипергликемии и постоянной ее стабилизации, а также при нормализации АД, риск возникновения не только ДР, но и иных видов осложнений СД, резко уменьшается.
Классификация заболевания
В 1991 г. она была предложена Е.Kohner и М.Porta, ею сегодня успешно пользуется ВОЗ и европейские страны. Система проста и удобна, четкая.
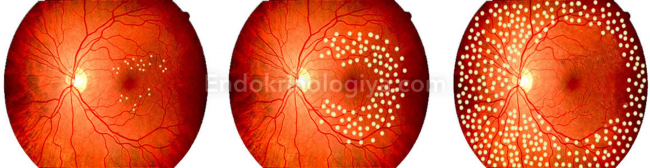
Непролиферативная диабетическая ретинопатия (I стадия – фоновая ДР) — появление в ретине расширенных участков с замедленным кровотоком, кровоизлияний в виде пятен и точек, штрихов.
Локализация их идет по ходу крупных вен и по центру глазного дна. Может быть отек сетчатки. Препролиферативная диабетическая ретинопатия (ДР II) — интраретинальные сосуды изменяются патологически – появляются их микрососудистые аномальности (ИРМА) в виде извитости, появления петель, изменений калибра, удвоения или появления четкообразности. Экссудаты встречаются на этой стадии обоих типов, много кровоизлияний.
Пролиферативная ретинопатия ( ДР III) — описанная выше неоваскуляризация, диапедез в стекловидное тело, рост соединительной ткани (фиброз). Создаются условия для отслоения сетчатки. Неососуды растут и в радужку – рубеоз. Повышается ВГД и развивается вторичная глаукома.
Симптоматические проявления
Коварство ДР в том, что симптомов с самого начала нет, но процесс патологических изменений прогрессирует. Изображение становится нечетким, как бы замазанным, затем появляются темные точки в поле зрения.

Острота зрения снижается, поле зрения сужается. В сумеречное время видимость ухудшается, изображение начинает двоиться, оно размыто. Но иногда даже тяжелая ретинопатия может не давать никаких симптомов.
Диабетическая ретинопатия у больных сахарным диабетом: симптомы – выявлена определенная этапность клинических проявлений: расширение сосудов (вазодилатация) → усиление кровотока → поражение сосудистых стенок → просвет капилляров забивается → они становятся повышено проницаемыми → возникновение коллатералей и микроаневризм → рост новых сосудов (неоваскуляризация) → кровоизлияния → процессы разрушения и нарушения (дегенерация и дезорганизация) работы и внутренней среды глаза. Зрение снижается, становится нечетким, мелкий текст становится читать невозможно.
Диагностические мероприятия

Алгоритм (этапы) обследования офтальмологом при обращении диабетиков изложены ниже:
- Обследование глазного яблока и век. Проведение визиометрии – исследование остроты зрения.
- При стаже заболевания СД более 10 лет – ежегодно проверяется и замеряется ВГД.
- Биомикроскопия переднего отдела глаза – этот бесконтактный метод прижизненной микроскопии глаза щелевой лампой (бинокулярный микроскоп).
- Смотрят состояние хрусталика, стекловидного тела, угол передней камеры глаза и др.
- Обратная и прямая офтальмоскопия — тщательное исследование глазного дна офтальмоскопом или фундус-линзой, при этом оценивается диск зрительного нерва, состояние сосудов глазного дна и сама сетчатка, зона макулы.
- Осмотр постепенный, от центра по всем направлениям. Выявляются микроаневризмы, кровоизлияния, новые сосуды.
- Микроаневризмы будут видны на 1 стадии ДР, на 2 этапе определяются деформации вен, беловатые очаги на глазном дне, полосы, могут быть участки инфаркта.
- На 3 стадии – можно обнаружить новые сосуды.
- Стереоскопическое фотографирование глазного дна с помощью стандартной фундус-камеры и ФАГ (ангиография глазного дна флуоресцеином) – сверхчувствительные методы исследований.
Все выявленные результаты записываются и сохраняются в компьютерном архиве на каждого больного. Желательно найти офтальмолога, специализирующегося именно по диабетической ретинопатии.
Возможные осложнения
Среди них отмечаются глаукома, гемофтальм (попадание крови в стекловидное тело из-за разрыва сосудов), катаракта, отслойка сетчатки со слепотой.
Принципы лечения
Лечение диабетической ретинопатии всегда комплексное, проводится окулистом и эндокринологом. Напрямую определяется стадией заболевания. Итак: диабетическая ретинопатия – стадия и лечение на 1 стадии лечение не назначают. Рекомендован прием ПССП, схема приема которых вырабатывается врачом; инсулинотерапия; периодический осмотр окулиста для отслеживания процесса.
2 стадия – больной мониторится постоянно, потому что быстро наступает стадия пролиферации. Пациент и врач должны постоянно держать уровень сахара в пределах нормы.
Препараты назначаются с целью улучшения метаболизма в данном органе, ЛС вводятся непосредственно в стекловидное тело – для этой цели назначают ГКС.
Они быстро снимают отек сетчатки. Лечение ретинопатии на 3 стадии – применение аргон-лазера для фотокоагуляции – этот метод единственно возможный.
ЛК или лазерная коагуляция надолго отодвигает потерю зрения. Потому что предотвращает отслоение сетчатки, улучшает кровоток.
Анестезии не требует, бескровен, восстановительный этап проходит быстро, без стресса для организма и осложнений.
Производится прижигание сетчатки. ЛК офтальмологи часто сочетают с инъекциями в полость глаз введение препаратов антиVEGF (vascularendothelialgrowthfactor) – ингибиторов эндотелиального фактора роста сосудов.
Этот фактор представляет собой белок, который стимулирует рост неососудов.
Вводимый препарат Ранибизумаб. Метод этой терапии применяется с 2012г. после проведенных успешных испытаний.
Также применяется витрэктомия, криоретинопексия – воздействие холодом.
Может проводиться частичное удаление (экстракция) или полное удаление стекловидного тела.
Витрэктомия и лазер
Витрэктомия с эндолазеркоагуляцией — назначается при неэффективности консервативных методов.
Лазерная фотокоагуляция — это точечное “прижигание” сетчатки, останавливающее ангиогенез. При правильной и своевременной ЛК, разрушение сетчатки останавливается в 85% случаев на 2 стадии препролиферации и больше, чем у половины пациентов в стадии пролиферации.
В чем преимущество лазерного луча? Он не рассеивается в воздухе и совсем не реагирует на вакуум, вся его энергия идет на живые клетки, куда он направлен.
Лазер нагревает новые сосуды, в них свертывается кровь, они перестают функционировать.
На их месте растет фиброзная ткань. При необходимости лазер может повторяться.
Первый осмотр назначается через месяц, затем ежеквартально. Зрение после лазера слегка слабнет, поле зрения уменьшается, ночное зрение также ухудшается. Потом происходит стабилизация состояния.
Осложнением могут быть повторы экстравазатов в стекловидное тело, в результате чего оно может стать непригодным. В таких случаях и применяют витрэктомию. Применяют общий наркоз. Суть такова, что стекловидное тело удаляется полностью или частично (субтотально). Его место заполняют стерильным раствором – силиконовым маслом или особым газом. Это необходимо для восстановления нормального ВГД. При отслоившейся сетчатке ее возвращают на место, возможно и просто удаление крупных сгустков крови в стекловидном теле.
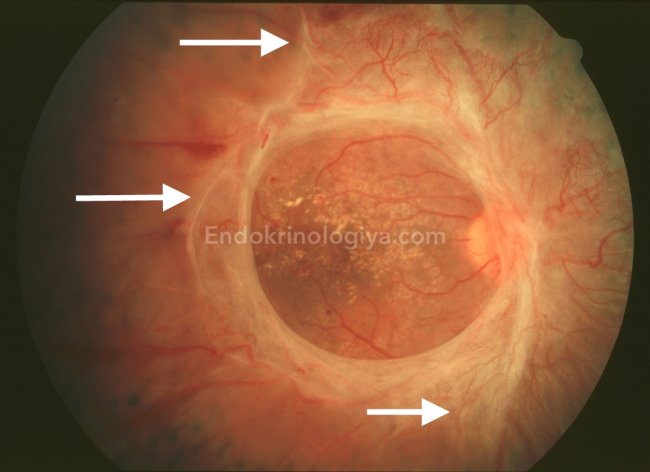
Показания к витрэктомии:
- Крупное кровоизлияние в стекловидное тело, не рассосавшееся в течение полугода;
- Выраженные фиброзные изменения в стекловидном теле;
- Тракционная (натяжение фибринозных тяжей) отслойка ретины.
- Оперативное вмешательство восстанавливает зрение у 80-90% больных.
- При отслоении сетчатки процент ниже – 50-60%. Зависит от длительности отслойки.
Если гликогемоглобин >10% и ретинопатия находится на 2-3 стадии, ЛК назначают сразу, без компенсации состояния, иначе высок риск слепоты. А уже после полной коагуляции врач будет медленно снижать уровень сахара. К лечению раньше всегда добавляли витаминотерапию, особенно группу В, С, Р, Е. Их назначали ежеквартально, курсами. Для улучшения состояния сосудов, применяли ангиопротекторы – Ангинин (Продектин), Доксиум.
Но недавно было доказано, что ангиопротекторы в данных случаях неэффективны, так же, как витамины, ферменты и антиоксиданты. Поэтому не назначаются сегодня кавинтон, трентал, актовегин, дицинон — при их использовании растет риск побочных действий. Помощи глазам они не дают.
При диабете 1 типа оказалось эффективным применение блокаторов РАС. Также большое значение придается диетотерапии с ограничением простых углеводов и животных жиров. Низкоуглеводная диета является дополнительным способом лечения. Обязательным является назначение овощей (кроме картофеля) и фруктов, рыбы, творога, овсянки, потому что они содержат липотропные вещества.
Каковы прогнозы
Зависит от правильности лечения и соблюдения больным всех предписаний врача, соблюдения диеты и образа жизни, контроля АГ и гипергликемии. При 1 типе СД со стажем ДР возникает в 90% случаев, при 2 типе – нарушения зрения выявляются у половины пациентов сразу. Глазным проблемам часто сопутствуют нефропатии и полинейропатия в виде диабетической стопы.
Профилактические мероприятия
Важно раннее выявление – для этого осмотр окулиста нужно проводить каждые 6 месяцев. Самый главный фактор профилактики – оптимальная компенсация СД, чтобы уровень гликированного гемоглобина не превышал HbA1C< 7,0%.
Частота посещения офтальмолога
Сегодня увеличилась продолжительность жизни диабетиков, потому что успешно лечатся ССЗ. Но это означает и оборотную сторону медали – у многих больных успевает присоединиться диабет глаз. Поэтому главное для таких больных — регулярное посещение офтальмолога.
Непролиферативная стадия – осмотр проводится каждые полгода.
Непролиферативная с макулопатией – минимально каждые 4 месяца. Препролиферативная и пролиферативная стадия – ежеквартально необходимо обследование у окулиста.
Терминальная – по назначению врача с учетом показаний.
Больному диабетом просто необходимо, кроме глюкометра, получить в пользование тонометр, чтобы регулярно еженедельно вечером измерять АД. Повышенное давление без лечения всегда ведет к тому, что зрение будет ухудшаться однозначно, а ИМ или инсульт могут возникнуть и раньше.
Глаза. Ретинопатия. Недоношенность 25-26 недель. Реанимация 
Сахарный диабет и ухудшение зрения. Как влияет сахарный диабет на зрение 
Сахарный диабет как причина глазных болезней 
Диабетическая ретинопатия причины, симптомы и лечение. Сайт WWW.PROGLAZA.RU 
Поражение глаз при сахарном диабете 
Диабетическая ретинопатия. Симтомы, причины и методы лечения 
Современные подходы к лечению диабетической ретинопатии и макулярного отека 
О патогенезе диабетической ретинопатии 
Лечение диабетической ретинопатии без операции: капли, таблетки, инъекции 
Сахарный диабет и зрение. Строение сетчатки. Диабетическая ретинопатия: симптомы 
Симпозиум Диабетическая ретинопатия 
Ретинопатия сетчатки глаза — лечение при сахарном диабете и т.д. 
Стадии диабетической ретинопатии: непролиферативная, препролиферативная, пролиферативная 
Стадии диабетической ретинопатии, симптомы заболевания 
Диабетическая ретинопатия: стадии, симптомы, лечение, народные средства 
Лечение диабетической ретинопатии 
Классификация диабетической ретинопатии 
Диабетическая ретинопатия 
Ретинопатия, что это такое, виды, симптомы и лечение 
Диабетическая ретинопатия 
Диабетическая ретинопатия 
Глаза. Ретинопатия. Недоношенность 25-26 недель. Реанимация Сахарный диабет и ухудшение зрения. Как влияет сахарный диабет на зрение Сахарный диабет как причина глазных болезней Диабетическая ретинопатия причины, симптомы и лечение. Сайт WWW.PROGLAZA.RU Поражение глаз при сахарном диабете Диабетическая ретинопатия. Симтомы, причины и методы лечения Современные подходы к лечению диабетической ретинопатии и макулярного отека О патогенезе диабетической ретинопатии Лечение диабетической ретинопатии без операции: капли, таблетки, инъекции Сахарный диабет и зрение. Строение сетчатки. Диабетическая ретинопатия: симптомы Симпозиум Диабетическая ретинопатия Ретинопатия сетчатки глаза — лечение при сахарном диабете и т.д. Стадии диабетической ретинопатии: непролиферативная, препролиферативная, пролиферативная Стадии диабетической ретинопатии, симптомы заболевания Диабетическая ретинопатия: стадии, симптомы, лечение, народные средства Лечение диабетической ретинопатии Классификация диабетической ретинопатии Диабетическая ретинопатия Ретинопатия, что это такое, виды, симптомы и лечение Диабетическая ретинопатия Диабетическая ретинопатия

