Гиперпаратиреоз или гиперпаратиреоидизм – это хроническая эндокринопатия, развивающаяся при повышенной выработке паратгормона. Заболеваемость эта увеличивается с возрастом и после 50 лет ею болеют уже 1% населения, а через 5 лет – 2%.

Статистические данные
Самая распространенная форма гиперпаратиреоидизма – его первичная форма, она стоит на 3 месте после СД и патологий ЩЖ. У женщин болезнь возникает в 3 раза чаще, чем у мужчин (если у мужчин имеется 1 случай на 2000 человек, то у женщин в период постменопаузы – 1 на 500.
В США ежегодно заболевают гиперпаратиреозом 16 человек из 100 тыс., среди пожилых цифра увеличивается до 150. В Европе число заболевших составляет 300 человек на 100 тыс. По данным отдела народонаселения ООН в 2001 г. , постоянно увеличивается число пожилых лиц; если в 1950 г. они составляли 8% населения, в 2000 г. — 10% и к 2050 г. прогнозируется 21%.
Соответственно, число гиперпаратиреозов также будет прогрессировать. Что происходит при зашкаливании паратгормона? В крови развивается гиперкальциемия, в костях он уменьшается путем вымывания. Такая кальциемия вызывает почечные патологии.
Функции паратгормона
Желез всего 4 и расположены они на задней поверхности ЩЖ. Что такое гиперпаратиреоз? Это функционирование желез с превышенной продукцией своего гормона. Паратгормон продуцируется клетками паращитовидных желез и отвечает за содержание ионизированного Са в крови.
Синтез его происходит при снижении этого уровня. Клетки паращитовидных желез содержат рецепторы, постоянно контролирующих Са крови и на этой основе они уменьшают или увеличивают гормональную выработку.
Решается проблема 3 путями:
- Активируется эргокальциферол в почках, из него образуется особое вещество – кальцитриол, который всячески усиливает всасывание Са в кишечнике и поступление его в кровь. Но это возможно при достаточном уровне вит.Д. При его дефиците такой путь не работает.
- Усиление реабсорбции – обратное всасывание Са из первичной мочи в канальцах почек в кровоток.
- Стимуляция активности остеокластов – клетки, разрушающие костную ткань. Тогда же Са вымывается из нее и устремляется в кровь.
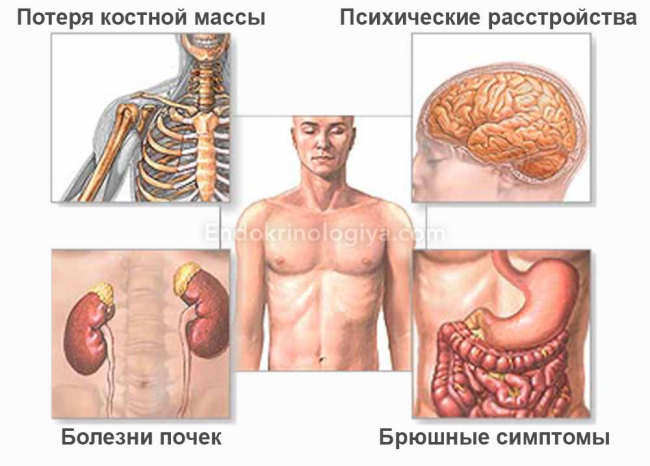
Итогом этих механизмов становится гиперкальциемия. Появляются признаки остеопороза – хрупкость костей и повышение частоты переломов.
Надо отметить, подобная картина в костной системе возникает лишь при продолжительном повышении паратгормона в крови.
Если же паратгормон повышается только периодически, он стимулирует остеобласты – они отвечают за укрепление костей. Поэтому при лечении остеопороза и применяют синтетический аналог паратгормона – Терипаратид.
Классификация и причины гиперпаратиреоза
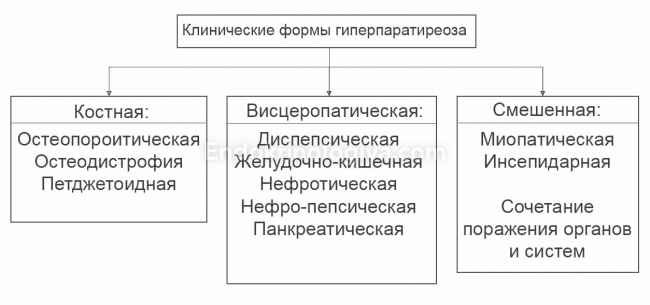
Гиперпаратиреоидизм бывает первичным, вторичным и третичным. Первичный – это сразу поражение паращитовидных желез; он имеет много проявлений. Клинически разделяют 3 его вида, каждый из которых имеет доминирующие изменения в 1 из систем.
Субклинический первичный гиперпаратиреоз – имеет 2 стадии – бессимптомную и биохимическую.
Клинический первичный гиперпаратиреоз по поражениям систем он делится на костную форму, почечную и висцеропатическую.
Костная форма (болезнь Рекглинхаузена или паратиреоидная остеодистрофия) – при ней происходит инвалидизация пациента из-за деформирования скелета. Масса костей снижается. При этом возникают абсолютно безболезненные и беспричинные переломы «сами по себе», они трудно и долговременно заживляются.

Кости искривляются, размягчаются. Развивается общий остеопороз.
Первичный гипопаратиреоз в почечной форме – преобладает клиника МКБ, с учащением приступов почечных колик за счет гиперкальциурии, развитием ХПН.
Висцеропатическая или желудочно-кишечная – встречается реже других с появлением ЯБЖ и ЯДПК, холециститами, панкреатитами.
Повышенный Са стимулирует слизистую желудка вырабатывать больше гастрина, что ведет к язве. В поджелудочной железе Са откладывается тоже и снижается выработка ее гормонов панкреокальциноз. Острый первичный гиперпаратиреоз (или гиперкальциемический криз) – считается самым грозным осложнением гиперпаратиреоза.
Причин первичного гиперпаратиреоидизма много, он полиэтиологичен. Но в 85% случаев – виной становится солитарная аденома желез – железистая незлокачественная опухоль.
Внешние факторы на нее не влияют, а влияют внутренние – гипотония, стрессы, прием медикаментов.
Аденома может быть и множественной (2-4%), может отмечаться общее увеличение паращитовидных желез за счет роста клеточных размеров диффузная гиперплазия (7-12%) и гормонально-активный рак паращитовидных желез (1-2%).
У 10% пациентов отмечается сочетание первичного гиперпаратиреоза с другими гормонозависимыми опухолями (гипофиза, РЩЖ, феохромоцитома). Играет роль и наследственность. Вторичный гиперпаратиреоз – возникает обычно потому, что организм пытается сам компенсировать длительный дефицит Са в крови.
Такое может отмечаться при ХПН, когда нарушается равновесие Са и Р; дефиците вит.Д; синдроме нарушения всасывания Са в кишечнике мальабсорбция. Недостаток витамина Д приводит к дальнейшему снижению и повышению выработки паратгормона.
Таким образом, ренальные и ЖКТ патологии – основные причины этой формы. Среди них: ХПН, почечный рахит, первичная тубулопатия, синдром мальабсорбции.
Вторичный гиперпаратиреоз возникает и при ферментопатиях с нарушениями на уровне генов, аутоиммунных процессах, раке костного мозга (миеломная болезнь).
Также при недостаточном поступлении Са с продуктами, развивается вторичный алиментарный гиперпаратиреоз. Особенно это отмечается у любителей сидеть на диетах.
Третичный гиперпаратиреоидизм – встречается редко появляется при длительном течении вторичной формы, которое не лечится. На этом фоне развивается автономно работающая паратиреоаденома или гиперплазия желез. При этой форме, несмотря на норму Са в крови, уровень гормона увеличивается в 10 – 25 раз.
Псевдогиперпаратиреоз или эктопированный гиперпаратиреоз возникает при разных опухолях: бронхогенный рак, рак легких, пищевода, РМЖ, потому что они синтезируют паратгормоноподобное вещество.
Патогенез заболевания
Гиперкальциемия (Са крови больше 2,57 ммоль/л) вызывает мышечную слабость, выведение Са с мочой. Диурез увеличивается, возникает полидипсия, развивается МКБ (нефролитиаз), Са откладывается в почках (нефрокальциноз).
Канальцы почек повреждаются, в лоханках образуются камни. Нефропатии с повреждением канальцев называются тубулопатиями. Также повышается АД, нарушается кровоток в венечных сосудах из-за их повреждения, повреждаются и клапаны сердца. Са начинает откладываться на стенках периферических сосудов.
Избыточный паратгормон вызывает гипофосфатемию, гиперкальциурию и фосфатурию. Возникают условия для развития язв ЖКТ. Костная ткань намного быстрее разрушается, чем восстанавливается.
Симптоматические проявления
Симптомы гиперпаратиреоза проявляется не сразу и начало патологии – бессимптомно. Са крови в норме. По мере прогрессирования болезни симптомы начинают возрастать. Первичный гиперпаратиреоз – клиника зависит от пораженной системы.

При нарушениях почек:
- снижение удельного веса мочи, полиурия, полидипсия, постоянна сильная жажда;
- боли в области почек;
- сухость и зуд кожи.
Конкременты фосфатов откладываются в почечной паренхиме. Возникает как ответ, рецидивирующий пиелонефрит, при отсутствии лечения наступает ХПН и уремия. Избыток Са в крови и моче приводит к кальцификации органов и сосудов, питание тканей нарушается.
Гиперпаратиреоз у больных: симптомы и лечение со стороны костной системы: повышенный паратгормон вызывает разрушение костной и хрящевой ткани за счет ухудшения обменных процессов (гиперпаратиреоидная остеодистрофия).
Ранними проявлениями становятся при любой нагрузке быстрая утомляемость, слабость мышц, невозможность преодоления возвышенностей, ходьбы на большие расстояния, головные боли,«утиная» походка; развивается плоскостопие, что вызывает боли в мышцах стоп. Многие больные жалуются на снижение памяти, чувство тревоги, перепады настроения в сторону снижения.
Кожа приобретает серо-землистый оттенок. Выпадают и расшатываются здоровые зубы; вес уменьшается. В запущенных случаях кости размягчаются и становятся патологически гибкими (остеомаляция).
Часто идут внезапные переломы и повреждения связок при обычных движениях и даже в постели; на их месте нередко формируются ложные суставы; артралгии и боли в позвоночнике – боли носят рассеянный ноющий характер.
Скелет деформируется и уменьшается рост. Появляются шарообразные костные вздутия (кисты) – периартикулярные кальцинаты.
На шее можно прощупать крупную аденому. Первичный гиперпаратиреоз: признаки и симптомы при желудочно-кишечной или висцеропатической форме проявляются постепенным началом: появляются боли в желудке, в слюне образуются камни, может появиться желтушность кожи.
Камни и воспаление образуются и в поджелудочной железе. Может возникнуть калькулезный холецистит.
Нарушается работа ЖКТ с возникновением язвенных поражений слизистой. При этом возникает метеоризм, запоры, тошнота, рвота, снижение аппетита и веса. Появляются пептические язвы со склонностью к кровотечениям.
Длительное повышение паратгормона ведет и к ССЗ и ЦНС: скачки АД, появление приступов стенокардии, нарушения сна в виде сонливости, депрессия. Появляется мышечная слабость, параличи и парезы; повышение утомляемости; снижение интеллекта.
Гиперкальциемия задевает и оболочки глазного яблока: конъюнктиву и роговицу – появляется синдром красного глаза. Вторичный гиперпаратиреоз – больше всех поражает почки и ЖКТ.
Симптомы у женщин
Гиперпаратиреоз: симптомы и лечение у пожилых и женщин – преимущественно поражает женщин, потому что женский организм часто сталкивается с гормональными перестройками.
У беременных Са легко проникает в плаценту, и при гиперпаратиреозе у мамы железы плода вырабатывают гормона меньше.
Симптоматика гиперпаратиреоза при гестации: может возникнуть самопроизвольный выкидыш, невынашивание, гибель плода или ранние роды, гипокальциемия у плода и тетания у новорожденного. При климаксе снижение эстрогена сподвигает вымывание Са из костной ткани.
Осложнения гиперпаратиреоза
Гиперкальциемия в итоге вызывает острую гиперпаратиреоидную интоксикацию или криз. Особенно это характерно для первичного гиперпаратиреоза. При этом резко повышается Са крови (более 3,5 -5 ммоль/л при норме 2,15-2,5 ммоль/л) и все признаки клинических проявлений резко обостряются. Он возникает при длительном течении патологии или под действием провоцирующих факторов: при назначении длительного постельного режима пациенту, бесконтрольный прием препаратов Ca и витамина D, диуретиков-тиазидов, потому что они снижают выведение Са с мочой; инфекции; гестация; травмы костей; пища с высоким содержанием Са.
Развитие криза происходит быстро: превалирующие симптомы – рвота, сильная жажда, тошнота, острые эпигастральные боли, лихорадка 39-40 градусов, олигурия.
Позже теряется сознание, или оно становится спутанным, развивается ступор или даже кома. Организм обезвоживается, нарушаются дыхание и кровообращение, растет свертываемость крови.
Возникает опасность тромбоза, отека легких, перфорации язв. Развивается ССН и может быть летальный исход из-за паралича дыхания (слабость и атрофия межреберных мышц и диафрагмы), остановки сердца. Диагноз по анализам.
Диагностика гиперпаратиреоза
Гиперпаратиреоз обследование и диагностика: клиника неспецифична при первичной форме, поэтому нужно полное обследование. Традиционное применение осмотра малоинформативно.
Анализ мочи даст щелочную реакцию вместо положенной слабо-кислой; уд. вес мочи снижается до 1000, также определится повышенное выведение Са с мочой (гиперкальциурия). Часто может отмечаться протеинурия.
Биохимия крови – гиперкальциемия, снижение Р, повышение ЩФ. Уровень паратгормона 5—8 нг/мл и выше при норме 0,15—1 нг/мл).
УЗИ ЩЖ можно проводить только при обычной локализации. При другой локализации проводят МРТ или сцинтиграфию.
Рентгенография – постановка диагноза костной остеодистрофии возможна при выявлении остеопороза, костных кист, переломов.
Денситометрия – выявляет степень снижения плотности костей.
При помощи рентгенконтраста и ФГДС выявляются язвы ЖКТ.
КТ мочевыводящих путей и почек – выявление конкрементов.
Терапия первичного гиперпаратиреоза
Целью является ликвидация причины недуга. Поскольку чаще всего речь идет об опухоли, ее нужно срочно удалить.
Малоинвазивными методами при помощи эндоскопа убираются опухоли и сама гиперплазия.
Показания к операции:
- Са в крови более 3 ммоль/л;
- гиперкальциемический криз в анамнезе;
- конкременты в лоханках и нарушение работы почек,
- остеопороз.
После операции обязательно проводится гистология полученного материала, при обнаружении атипичных клеток проводят лучевую терапию.
Если проведение операции невозможно, назначают снижающие Са препараты.
Назначается инфузионная терапия – промывание физ. раствором с диуретиками. Помогает обильное питье. Для лечения остеопороза применяют бисфосфонаты и ГКС.
Терапия вторичного варианта
Лечение гиперпаратиреоза в этом случае начинают с нормализующих паратгормон препаратов.
Вторичный гиперпаратиреоз – препараты и лечение: ЛС направлены на устранение синдрома мальабсорбции при висцеральной форме. Это улучшит поступление Са в кровь.
- Диета при гиперпаратиреозе с ограничением поступления Са и увеличением Р. Алиментарный гиперпаратиреоз легче корректируется при обильном питье – тогда некоторые микроэлементы, повышающие паратгормон в крови, выводятся с мочой.
- Фосфат связывающие препараты – восстановление минерального обмена при почечных патологиях – таблетки Карбоната, Цитрата, Ацетата кальция и др. Для укрепления костей препараты фтора – Кореберон; регенеративные препараты Остеохин.
- Витамин Д – стимулирует работу остеобластов. Повышает Са в костях и не дает ему вымываться в кровь. Если к нему имеются противопоказания, назначается аналог вит.Д. Среди них Альфакальцидол, Кальцитриол.
- Кальцимиметики – эти лекарства нормализуют Са и Р в крови и снижают паратгормон. Препараты оказывают действие на рецепторы Са, что ведет к снижению синтеза паратгормона. К ним относится Цинакалцет.
- Бисфосфанаты – замедляют вымывание Са из костей – Бондронат, Зомета.
У женщин в климаксе лечение дополняется для уменьшения остеопороза назначением эстрогенсодержащими препаратами.

И только при неэффективности лечения медикаментозными средствами и прогрессировании заболевания, прибегают к хирургическим методам.
При развитии ХПН речь идет обычно о гемодиализе для улучшения состояния и уменьшения интоксикации организма аппаратное лечение.
Лечение гомеопатическими и народными средствами также применяют, но в качестве дополнения и после разрешения лечащего врача. Самоназначение недопустимо.
Каковы прогнозы
Он неоднозначен и определяется давностью заболевания, правильностью и своевременностью лечения, ранним обнаружением, формой поражения. Хороший прогноз только при точной диагностике и операции. Период реабилитации занимает около 2 лет.
Внутренние органы и ЦНС восстанавливаются через несколько недель. При длительности нарушений остаются костные деформации на месте переломов. При поражении почек прогноз также неблагоприятен, процесс кальциноза необратим, а ХПН склонна к прогрессированию с присоединением кахексии. При гиперкальциемическом кризе летальность 35%. Профилактика заключается в предотвращении гиперкальциемии и заболеваний, вызывающих ее.
О самом главном: Герпес, травмы зимой, гиперпаратиреоз, изжога 
Гиперпаратиреоз. Отчего кости становятся хрупкими 
Гиперпаратиреоз. Чем грозит избыток кальция 
Необходимость кальция для женщин после 40 
Гиперкальциемия (гиперпаратиреоз). Симтомы, признаки и методы лечения 
Первичный гиперпаратиреоз часть 2 
Гиперпаратиреоз, 
Вебинар «Вторичный гиперпаратиреоз у суриката. Клинический случай 
ВТОРИЧНЫЙ ГИПЕРПАРАТИРЕОЗ 
Круглый стол 1. Ланвен Л.А., Вторичный гиперпаратиреоз .. . 
Первичный гиперпаратиреоз часть 3 
Гиперпаратиреоз: симптомы, возникновение, диагностика, лечение и профилактики 
Гусова З Р — Ошибки в диагностике гиперпаратиреоза 
О самом главном: Герпес, травмы зимой, гиперпаратиреоз, изжога Гиперпаратиреоз. Отчего кости становятся хрупкими Гиперпаратиреоз. Чем грозит избыток кальция Необходимость кальция для женщин после 40 Гиперкальциемия (гиперпаратиреоз). Симтомы, признаки и методы лечения Первичный гиперпаратиреоз часть 2 Гиперпаратиреоз, Вебинар «Вторичный гиперпаратиреоз у суриката. Клинический случай ВТОРИЧНЫЙ ГИПЕРПАРАТИРЕОЗ Круглый стол 1. Ланвен Л.А., Вторичный гиперпаратиреоз .. . Первичный гиперпаратиреоз часть 3 Гиперпаратиреоз: симптомы, возникновение, диагностика, лечение и профилактики Гусова З Р — Ошибки в диагностике гиперпаратиреоза

