Гиперальдостеронизм или адьдостеронизм – нарушение работы надпочечников, при котором они вырабатывают повышенное количество своего гормона альдостерона. Главным признаком такого нарушения становится повышение АД. Впервые заболевание описано в 1954 г. американским эндокринологом Джеромом Конном у больного с опухолью коры надпочечника и синдром позже получил имя автора.
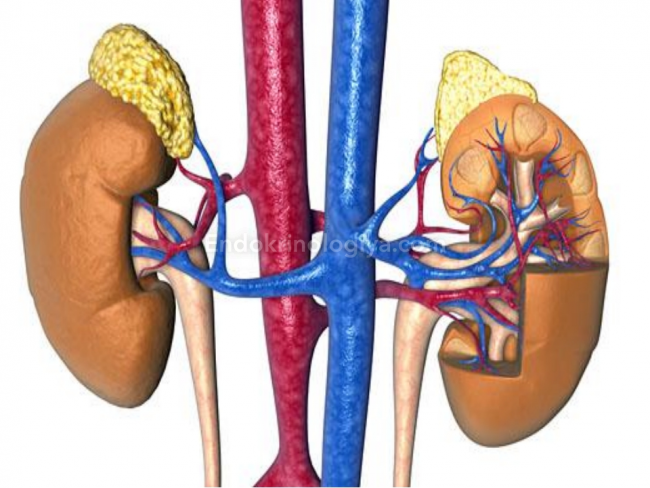
Функции надпочечников
Эти мизерные железы – надпочечники вырабатывают целый ряд важнейших для организма гормонов, среди них ГКС и минералокортикоиды, адреналин, кортизол и пр. Они регулируют работу ССС, метаболические процессы и работу репродуктивной систем; важны для организма при возникновении стресса, поскольку вырабатывают гормоны стресса и пр.
Среди минералокортикоидов самым активным и физиологичным является альдостерон. Он напрямую регулирует водно-солевой баланс, вырабатывается в кортикальном слое надпочечников. Интересен механизм его продуцирования: при завышенности Na или снижении K АД снижается, тогда почки срочно включают синтез белка ренина. Он по цепочке усиливает образование другого белка – ангиотензина, который служит катализатором для выработки в коре надпочечников альдостерона. Колебания его в любую сторону приводят к различным нарушениям в организме.
Общие понятия о минералокортикоидах
Минералокортикоиды, или минералокортикостероиды — относятся к кортикостероидам, но не обладают глюкокортикоидной активностью. Влияют они, в основном, на водно-солевой баланс, на углеводы их влияние заметно меньше. Имеются 2 представителя этих гормонов – альдостерон и дезоксикортикостерон.

Доминирует по значимости альдостерон – он усиливает реабсорбцию воды, ионов Na и Cl в почечных канальцах, одновременно усиливает экскрецию К. При этом жидкость и Na переходят из кровяного русла в ткани и гидрофильность их повышается. Результатом становятся увеличение ОЦК, повышение АД – это в норме. При повышенном альдостероне образуются отеки, гипернатриемия, гипокалиемия, гиперволемия, АГ и ЗСН.
Продуцирование минералокортикоидов контролирует эпифиз. Продукция альдостерона и поступление его в кровь возникают при снижении концентрации Na и повышении K в плазме. Увеличивать продукцию минералокортикоида способен и АКТГ, ренин-ангиотензиновая система.
Патогенез заболевания
Альдостерон связывается с минералокортикоидными рецепторами канальцев почек, при этом возрастает количество особых белков транспортеров ионов Na и он из просвета канальцев затягивается эпителиальными клетками канальцев почек. Также увеличивается производство белка-транспортера для ионов калия, но у него путь обратный – из клеток эпителия в просвет канальцев в первичную мочу.
В итоге создается равновесие водно-солевого соотношения. Другая картина возникает при зашкаливании альдостерона: реабсорбция натрия повышается, он устремляется в кровь; параллельно стимулируется синтез АДГ и он задерживает выведение воды. В моче в это время усиленно выводится (экскреция) калий, магний, водород.
Развивается гипернатриемия. В любом случае повышается АД, что наносит удар по миокарду, сосудам и почкам.
рН крови сдвигается в сторону алкалоза – щелочная среда. Одновременно падает создание ренина, сосудистые стенки отекают и разбухают.
Вторичный гиперальдостеронизм – при нем состояние патологии возникает вторично, имеет компенсаторный характер в следствии сокращения кровотока в почках.
Повышается активность ренин-ангиотензивной системы и увеличивается производство ренина. Баланс воды и солей не нарушается никогда, но перманентны отеки и АГ.
Причины
Первичный гиперальдостеронизм (ПГА) – раньше встречался редко, теперь он возникает у каждого 10 гипертоника. Возраст заболевания в 30–50 лет, 70% заболевших – женщины.
Первичный гиперальдостеронизм возникает по причине нарушений в самой коре надпочечников и внешние факторы на него не влияют. Вторичный гиперальдостеронизм – возникает на фоне других патологий – влияние внешних факторов – АГ, ССН, цирроз печени, ХПН.
Гиперальдостеронизм у женщин – что это такое? 70% случаев ПГА обусловлено синдромом Конна – наличие доброкачественной опухоли надпочечников – альдостеромы. Размеры ее не превышают 25 мм, но она повышает секрецию гормонов ввиду содержания особого фермента альдостеронсинтетазы. Поэтому первичный гиперальдостеронизм диагностируется как синдром Конна.
Идиопатическая разновидность ПГА – результат 2-сторонней гиперплазии тканей надпочечников. Развивается в 30% случаев; обычно после 45 лет. Этиология появления неясна.
Также причина может быть в наследственности при нарушениях генов; злокачественной опухоли (чаще всего карцинома), секретирующей повышенное количество дезоксикортикостерона (второстепенный минералокортикоид) и альдостерон.
Вторичный тип патологии развивается при:
- дефиците натрия или его активном выведении;
- эксикозах;
- избытке калия;
- большие кровопотери;
- частое применение слабительных и диуретиков;
- у женщин прием ОК;
- синдром Иценко-Кушинга, когда повышен АКТГ.
Таким образом, вторичный гиперальдостеронизм: что такое и причины? Главные причины – это стеноз a. renalis, применение диуретиков, застойная СН, нефросиндром – при этом он не самостоятельная нозология, а следствие уже существующих патологий.
Возможны случаи, когда альдостерон в норме, но нефроны неправильно его воспринимают – это может быть явлением ложного гиперальдостеронизма (псевдовариант). Развитие связано с дефективным геном. При нем имеется гипокалиемия. При любой причине, при вторичном процессе повышается активность ренин-ангиотензин-альдостероновой системы (РААС).
Симптомы
Гиперальдостеронизм: признаки и симптомы – при разных видах альдостеронизма они разные. При ПГА – выработка альдостерона нарушена бесконтрольно, при вторичном – его синтез стимулируется РААС.
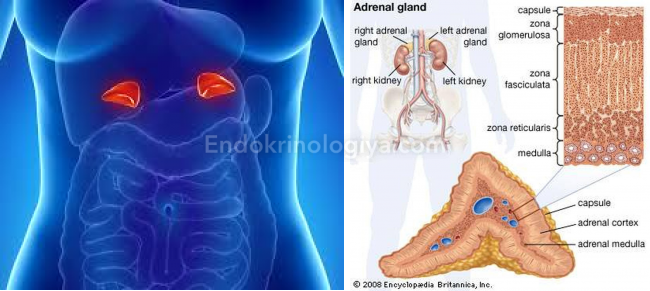
Первичный гиперальдостеронизм – повышено АД, ОЦК увеличено, нарушен водно-солевой баланс; гипокалиемия (меньше 3,5-3,6,6 ммоль/л) вызывает запоры, быструю утомляемость и мышечную слабость; почки не могут мочу концентрировать и ее плотность падает; вместо слабо-кислой реакция ее становится щелочной.
Отеков нет потому, что натрий находится внутри клеток и не удерживает воду в тканевой жидкости. Возможны приступы судорог (тетания) и псевдопараличи в отдельных группах мышц в виде спонтанных приступов слабости мышц даже с полной обездвиженностью. Провоцируется она не только физическими перегрузками, но и стрессами.
Приступы длятся от нескольких часов до нескольких дней. Также характерны клинические проявления: цефалгии, полидипсия, кардиалгии ноющего характера, тахикардия, аритмии, парестезии; на фоне АГ снижается острота зрения отмечаются ретинопатия, склероз сосудов глазного дна. Также возможны мышечные подергивания лица, положительные симптомы Хвостека и Труссо. Суточный диурез повышен, преимущественно ночью.
ПГА при отсутствии лечения вызывает дистрофические изменения в миокарде, ГЛЖ, или развитие нефрогенного несахарного диабета. Кстати, если нет СН, отеки не образуются. Кальциевый обмен обычно не нарушается. Диагностическое значение имеет увеличение электропотенциала в толстой кишке. Таким образом, проявления неспецифичны и определяются гипокалиемией и алкалозом.
Вторичный гиперальдостеронизм: своих признаков он не имеет, поскольку вторичен. Повышается преимущественно диастолическое АД > 120 мм.рт.ст. Это со временем вызывает: отеки, АГ, ХПН, из-за гипоксии тканей склероз сосудов глазного дна и ретинопатию. K при этой форме снижается редко.
В 6% случаев симптоматика может отсутствовать, у некоторых – она нормокалиемической формы. Основной признак повышение АД, гипертензия может и маскировать ПГА.
Отличительно то, что АГ при ПГА не зависит от ортостатической нагрузки. У половины больных возникает ретинопатия, но она доброкачественная, без процессов пролиферации, дегенерации и кровоизлияний.
На ЭКГ – имеются признаки гипертрофии ЛЖ, но развитие ССН при ПГА – бывает нечасто. Концентрацию К также можно регулировать: низкосолевая диета и прием верошпирона.
Почему возникает жажда? Полидипсия (жажда) возникает по нескольким механизмам: компенсаторно – как ответ на повышенный диурез; центральный генез – снижение калия влияет на центр жажды; рефлекторный механизм – повышен натрий в клетках тканей.
Диагностика
Как гиперальдостеронизм диагностировать? Диагностика сложна и занимает много времени. Для постановки диагноза любых типов альдостеронизма назначают: ультразвуковое сканирование – при этом выявляется асимметрия надпочечников.

Чувствительность метода – 85%; УЗИ внутренних органов – сердца, печени и почек – это важно для дифференциации вторичной формы; МРТ; КТ; биохимический анализ крови с обязательным определением АКТГ, стимулирующего производство альдостерона; сцинтиграфия – исследование радиоизотопами – применяется нечасто, потому что поглощение изотопов занимает от 72 до 120 часов; анализ мочи – покажет усиление экскреции калия и повышение альдостерона; селективная венография – альдостерон повышен на стороне опухоли, чувствительность метода – 90%. Все эти исследования имеют целью изучение баланса K/Na, состояния РААС.
Для выявления концентрации альдостерона, исследуют натощак кровь из вены.
Реакция используется со стандартной подготовкой – ИФА. Важными считаются диагностические пробы: «маршевая», проба с лазиксом, спиронолактоновая.
Что они демонстрируют? При ГПА снижение активности РААС, повышенный альдостерон в крови; гипокалиемия из-за повышения его экскреции с мочой (уровень К в суточной порции мочи превышает 30 ммоль/л, содержание К+ в плазме — ниже 3,5 ммоль/л); повышение в плазме Na; соотношение альдостерон плазмы – АП /ренин (активность его в плазме АРП) высокое – больше 20; нижение АРП – менее 2 нг/мл/ч – через 4 часа после вертикального пребывания исследуемого; в N она меньше 1 нг/мл/ч. Гипостенурия и щелочная реакция ее. Повышение: альдостерона и калия в моче, диуреза.
При вторичном альдостеронизме – повышен АРП.
Если состояние нормализуется при введении ГКС, назначают пробное лечение преднизолоном. Он хорошо выравнивает АД и устраняет симптомы. Нормы содержания показателей и забор крови.. При ГПА – альдостерон повышен и ренин понижен.
Норма альдостерона: у взрослых — 100-400 пмоль/л (4-15 нг/мл). Кровь на исследование всегда берется с присутствием в пробирке антикоагулянта, затем центрифугируется для отделения плазмы.
За 2 недели до анализа отменяют ингибиторы АПФ, бета-блокаторы и блокаторы Са-каналов. За 6 недель отменяют верошпирон.
Активность ренина плазмы норма:
- в вертикальном положении — 1,6 мкг/л/ч;
- в горизонтальном — 4,5 мкг/л/ч.
Если соотношение выше нормы, что определяется по таблицам в лаборатории, проводят ортостатическую пробу (маршевую): суть ее в том, что после утреннего пробуждения до подъема уровень альдостерона и ренина в норме на 30 % ниже. Не вставая с постели, больной сдает кровь, затем несколько часов находится в стоячем положении.
При повторном последующем анализе крови при ПГА уровень ренина со сниженных значений не повышается, а альдостерон с повышенных цифр снижается. Проба с лазиксом – больной в течение недели не получает гипотензивных средств и 3 недели нет диуретиков. Затем ему дают 80 мг лазикса и в течение 3 часов больной пребывает строго вертикально, т.е. попросту только стоит. При ГПА у него снижается ренин и повышается альдостерон.
Спиронолактоновая проба – больной 3 дня соблюдает диету с нормальным содержанием соли (6г/сутки). Все это время он получает верошпирон (антагонист альдостерона) 4 раза в сутки по 100мг. На 4-й день в крови калий повышается больше, чем на 1ммоль/л; устраняется этим АГ, а вот концентрация ренина и альдостерона в плазме не меняются. Нужно ли определять вторичный гиперальдостеронизм? Методами диагностики он специально не определяется, устраняется сам при лечении причинного заболевания.
Лечение
Лечение первичного гиперальдостеронизма – хирургическое, когда удаляется пораженный надпочечник. Иногда проведение такой операции невозможно. При 2-сторонней гиперплазии операцию делают только после проведения консервативной терапии при ее неэффективности.
В консервативное лечение входит: аминоглутетимид с контролем АД, ежедневным определением кортизола в моче, гормонов ЩЖ. Спиронолактон – в дозах 400мг за 10-15 дней нормализует уровень калия и стабилизирует АД.
Назначается только при ГПА. Если нет эффекта – диагноз сомнителен. К лечению часто добавляют препараты калия. После его нормализации доза снижается.
При карциноме – хирургия сочетается с химиотерапией. Глюкокортикоидзависимая форма и псевдоальдостеронизм лечится введением Дексометазона без операций.
В течение месяца такого лечения полностью нормализуется АД. Альдостеронизм вторичный не требует специального лечения.
Хирургическое лечение
Операция по удалению надпочечников (адреналэктомия) относится к сложным и соотносится с тщательной ее подготовкой: не меньше месяца. Цель ее – стабилизация АД, ликвидация гипокалиемии, нормализация работы РААС. Удаление чаще всего одностороннее. Операция проводится традиционным методом или при помощи лапароскопии.
Последний способ менее травматичен и может осуществляться трансабдоминально, со спины или сбоку, когда больного кладут на здоровый бок. В период после операции в качестве симптоматической терапии применяют ГКС для уменьшения и предупреждения надпочечниковой недостаточности. Стеноз почечных артерий, как причины вторичного альдостеронизма, успешно лечится проведением реконструкции и стентирования пораженного сосуда.
Прогноз
Прогноз плохой только при злокачественности процесса карциноме. Другие случаи – успешны в плане лечения. При аденоме – процент выздоровления – 60%.
При сочетанном варианте болезни аденома + диффузная гиперплазия – излечения не наступает, но для поддержания ремиссии в число рекомендаций, помимо диеты, входит и постоянный прием Верошпирона или ингибиторов стероидогенеза (Хлодитан, Аминоглютетемид). То же самое касается и терапии идиопатической гиперплазии.
Важна регулярная диспансеризация людей с патологиями печени и почек, АГ. Диета для них – только низкосолевая. Также нужно потреблять продукты с повышенным содержанием калия: чернослив, курага, изюм, бобовые, картофель, орехи, ламинария.
Гиперальдостеронизм. Что это? Что делать? 
гиперальдостеронизм реферат 
I ОПУХОЛИ НАДПОЧЕЧНИКОВ: СОВРЕМЕННЫЕ ДОСТИЖЕНИЯ В ДИАГНОСТИКЕ И ЛЕЧЕНИИ 
Гиперальдостеронизм. Что это? Что делать? гиперальдостеронизм реферат I ОПУХОЛИ НАДПОЧЕЧНИКОВ: СОВРЕМЕННЫЕ ДОСТИЖЕНИЯ В ДИАГНОСТИКЕ И ЛЕЧЕНИИ

