Пищеварительная система человека – это слаженная, синергетическая работа разнообразных органов. Желудочно-кишечный тракт неспособен полноценно осуществлять функцию переваривания и усвоения продуктов, если слюнные железы не помогут ему в этом или, к примеру, жёлчный пузырь. Его функция – накопление и выделение в кишечник концентрированного секрета, производимого печенью. Поэтому изменение формы, размеров, структуры, других качественных характеристик органа негативно сказывается на работе ЖКТ и состоянии здоровья человека в целом.

Что такое деформация желчного пузыря
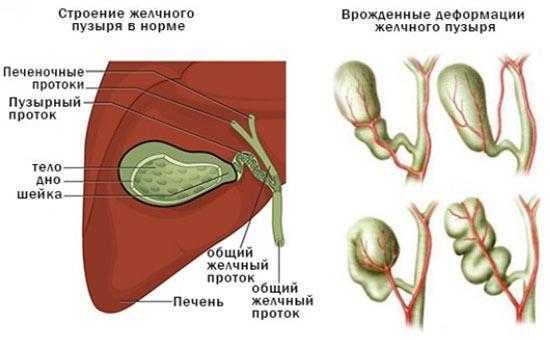
В анатомическую структуру этого элемента пищеварительной системы входят шейка, тело и дно. И каждая из перечисленных частей может изменить свои изначальные параметры – контуры, величину, положение относительно других структурных элементов. Такое патологическое состояние органа называется деформацией жёлчного пузыря. Это заболевание не является препятствием для службы в армии. В соответствии с МКБ ему присваивается один из кодов – К 82; К 82,0; К 82,9; Q44.
Виды рассматриваемой патологии, следующие:
- Искривление S образной формы – чаще врождённая, реже приобретённая аномалия. Возникает из-за генетического фактора или потому, что по каким-то причинам этот орган формируется быстрее остальных.
- Недоразвитие или гиперплазия.
- Разные варианты нарушений в области шейки. Одни развиваются вследствие холецистита – вялотекущего воспалительного процесса хронического течения. Другие – по причине значительных физических нагрузок, удлинения, провисания шеечного отдела.
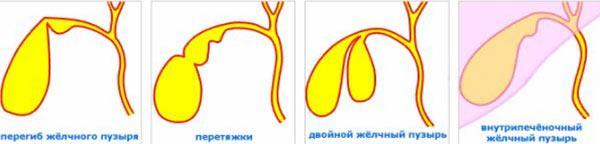
- Перегиб, который образуется между телом органа и его дном.
- Дисформия, возникающая одновременно в нескольких зонах.
- Контурная деформация стенок – происходит из-за хронического воспаления или нарушения выведения секрета (холестаз).
Каждый вид аномалии имеет свои конкретные этиологические факторы. Однако, существуют и общие обстоятельства, детерминанты, которые способствуют изменению состояния органа.
Причины деформирования
Предшествующие условия у взрослых пациентов, следующие:
- Гепатит А.
- Желчнокаменная болезнь.
- Онкологические процессы.
- Спайки.
- Хронические застойные явления в пузыре.
- Неправильное, бессистемное питание, употребление алкоголя.
- Регулярные и чрезмерные физические нагрузки, поднятие тяжестей, занятие силовыми видами спорта, перенапряжение мышц живота.
- Дискинезия желчевыводящих путей.
- Грыжа.
- Возрастные изменения у пожилых людей, такие как опущение внутренних органов.
У новорождённых деформация жёлчного пузыря может стать последствием таких состояний, как:
- Сбои на генетическом уровне.
- Нарушения внутриутробных процессов роста плода и его органов из-за стрессовой беременности, курения. А также по причине употребления алкоголя, наркотиков, медикаментов будущей матерью.
- Тяжёлые хронические заболевания женщины, которая вынашивает малыша.
У детей и подростков искривление жёлчного пузыря происходит из-за следующих причин:
- Болезни желудочно-кишечного тракта воспалительного характера.
- Разнообразные аномалии, связанные с самим органом или его протоками, печенью.
Катализатором возникновения патологии становится активный рост ребёнка.
Симптомы заболевания
Если у пациента деформированный жёлчный пузырь, возникают следующие признаки этого состояния:
- Нарушение процессов пищеварения, которое отражается на качестве стула. Он может быть обесцвеченным, иметь вкрапления непереваренных жиров.
- Тошнота, рвотные позывы.
- Потливость, повышение температуры тела.
- Боль, ощущение напряжённости в подреберье с правой стороны. При контурном деформировании дискомфорт начинается после еды.
- Постепенное похудение.
Перегиб в средней зоне – между телом и дном вызывает появление такого симптома, как желтуха.
Точная диагностика
Один из самых информативных методов не инвазивного исследования, когда врач подозревает у пациента деформацию жёлчного пузыря – это УЗИ. Обнаружение заболевания при помощи ультразвука имеет следующие преимущества:
- Высокоэффективный способ, особенно по сравнению с компьютерной томографией.
- Полная безопасность диагностики даже для беременных и кормящих грудью женщин, новорождённых и людей с тяжёлыми соматическими заболеваниями.
- УЗИ можно делать не только лёжа, но и в разных положениях, позах тела (как известно, орган склонен деформироваться только в определённых условиях). К примеру, когда человек лежит или стоит.
- На УЗИ также хорошо просматриваются соседние с жёлчным пузырём тканевые структуры, которые могут быть вовлечены в патологический процесс.
В норме орган имеет эхонегативную структуру. Поэтому усиленный сигнал ультразвуковой волны свидетельствует о наличии разных аномалий – воспаления, отложении камней, изгибов и перетяжек.
Во время диагностической процедуры оцениваются следующие параметры:
- Позиция органа.
- Форма и размеры.
- Движения в процессе дыхания.
- Внешние и внутренние очертания.
- Эхоплотность, структура стенок.
- Наличие или отсутствие включений.
- Степень наполнения, а также высвобождения пузыря.
УЗИ-диагностика помогает выявить эхопризнаки деформации. На экране ультразвукового аппарата видны перегибы, перекручивания, перетяжки, уплотнения стенок, изменение размеров, очертаний.
Последствия деформации
Патологическое состояние жёлчного пузыря может стать пусковым фактором серьёзных осложнений:
- Застой жёлчи с последующим воспалением, формированием камней.
- Нарушение кровообращения, омертвение тканей и истончение стенок органа, попадание секрета в брюшную полость. Затем начинается перитонит, который заканчивается смертью пациента, если не осуществить срочное оперативное вмешательство.
- Эзофагит.
- Воспаление кишечника хронического течения.
- Снижение иммунитета.
Лабильная деформация – это такое временное изменение строения органа, которое не имеет симптоматики и не вызывает последствий. Возникает это состояние в период интенсивных физических нагрузок, лечения не требует. Обычно не грозит осложнениями и S-образное искривление, в этом случае анатомия органа часто нормализуется.
Как лечить деформацию желчного пузыря
Врождённая аномалия у малыша, если она не причиняет неудобств, дискомфорта, специальной терапии не требует. Однако, наблюдение за функцией органа необходимо.
Для пациентов с приобретённой патологией, особенно сопровождающейся болевым синдромом, лечение обязательно. Оно должно быть неотложным и комплексным. Обычно назначают 3 или 4 курса по 1–2 недели. Цели, которые ставит перед собой врач – устранить застойные процессы и восстановить отделение жёлчи. А также купировать воспаление, снизить интенсивность боли.
В некоторых случаях лечить деформацию жёлчного пузыря уже нет времени, или это просто нецелесообразно. В такой ситуации применяется оперативное вмешательство.
Медикаменты
Назначаются следующие препараты:
- Спазмолитики и анальгетики. В зависимости от выраженности болевого синдрома должны использоваться Дротаверин или Но-Шпа внутримышечно, Баралгин, Атропина сульфат, Трамадол.
- Антибиотические медикаменты широкого спектра действия – Цефалоспорины, Ампициллин. Параллельно назначаются препараты для восстановления нормофлоры желудка – Линекс.
- Детоксикационное лечение применяется при наличии соответствующих признаков.
- Желчегонные средства (при отсутствии камней) прописываются после купирования обострения и анитибиотикотерапии – Гепабене, Никодин.
А также необходимы повышение иммунной защиты, ЛФК, массаж живота (для облегчения выведения секрета), санаторно-курортное лечение (в том числе в период реабилитации).
Народные средства
Фитотерапия должна быть достаточно длительной (30–60 дней) и непрерывной. Можно использовать следующие рецепты:
- Растения тмин, крушина, алтей, мята, шалфей помещаются в термос или плотно закрываемую тару и завариваются. Настой пьют в количестве 0,2–0,3 л вечером.
- Смесь чистотела и зверобоя заливается кипятком, жидкость употребляют по 0,2–0,6 л в сутки.
- Сбор мелиссы и ромашки запаривают горячей водой, выпивают 250 мл в течение дня в три подхода.
А также для приготовления настоев могут применяться другие лекарственные растения – фенхель, тысячелистник, бессмертник, горькая полынь, чистотел, пижма.
Диета
Питание при деформации жёлчного пузыря должно включать следующие продукты и блюда:
- Овощи и не кислые фрукты.
- Подсушенный хлеб из тёмной муки.
- Макароны.
- Мясо или рыба – нежирных сортов.
- Протёртые первые блюда из крупы и овощей.
- Диетические молочные продукты.
- Немного сливочного и растительное масло.
- Кисель, отвар из сухофруктов, компот, некрепкий чай, сок домашнего приготовления.
- Закуски – фруктовые салаты, маложирный сыр, винегрет.
Все остальные продукты желательно исключить хотя бы на какое-то время. А также необходимо проконсультироваться с диетологом и соблюдать основные правила питания:
- Острое, жаренное и кислое, полуфабрикаты, консервация, яичные желтки, грибы – под запретом.
- Все продукты должны быть в тушёном, запечённом, сыром виде или отварены, приготовлены на пару.
- Температура еды – в диапазоне от +15 до +60 градусов.
- Питание дробное, в промежутках нужно пить воду по 1,5–2,5 литра в день.
Переедание недопустимо, так как создаёт слишком большую нагрузку на жёлчный пузырь.
Хирургическое лечение
Этот вид терапии показан, если улучшить отток жёлчи при помощи консервативных методов не удалось. Или в случае когда в органе произошли необратимые изменения.
В хирургической практике для решения проблем с жёлчным пузырём применяется лапароскопия. Если особенности клинической картины позволяют, врачи восстановят отделение секрета. Однако, есть и надёжный путь предотвратить возможные осложнения – это полностью удалить орган. Для этого используется метод под названием холецистэктомия.
Профилактика
Чтобы заболевание не возникло у ребёнка, будущая мать должна придерживаться здорового образа жизни:
- При планировании беременности вылечить или вывести в стадию стойкой ремиссии все свои хронические и острые заболевания.
- Правильно и полноценно питаться.
- Стараться больше отдыхать, минимизировать или устранить возможность возникновения стрессов.
- Не употреблять алкогольные напитки.
- Не курить, не принимать наркотические препараты (в том числе «лёгкие»).
- Не заниматься самолечением. Даже повышенную температуру тела нужно снижать при помощи тех медикаментов, применение которых разрешено терапевтом и гинекологом.
Чтобы предотвратить риск деформации жёлчного пузыря у подростков и взрослых, нужно:
- Тщательно следить за состояние пищеварительной системы и здоровьем всего организма.
- Регулярно проходить профилактические осмотры у гастроэнтеролога, а лучше – у гепатолога, в том числе делать УЗИ брюшной полости. Пожилым пациентам рекомендовано комплексное обследование всего организма 2 раза в 12 месяцев.
- Придерживаться диеты или хотя бы не употреблять вредных продуктов и блюд.
- Перестать курить, ограничить количество выпиваемого алкоголя.
- Повысить свою активность (достаточно гимнастики каждый день), но избегать тяжёлых физических и психоэмоциональных нагрузок. При необходимости – поменять работу.
Заключение врача
Деформация жёлчного пузыря – это патологическое состояние, которое может стать причиной возникновения различных проблем со здоровьем. Бывают случаи, когда заболевание протекает бессимптомно и безопасно, без осложнений и проходит само. Но у подавляющего большинства пациентов деформация жёлчного вызывает неприятные симптомы, а в запущенных случаях может даже спровоцировать смерть от перитонита висцеральной и париетальной брюшины.

