Болезнь Паркинсона (БП) — распространённая неврологическая аномалия, в основе патогенеза которой лежит нарушение работы базальных ганглиев головного мозга и их связи с другими структурами ЦНС (кора, таламус, medulla spinalis). Отличается прогрессирующим течением с постепенным развитием клинической картины. Впервые описана в 1817 году английским врачом. В России насчитывается больше 1 миллиона больных, в каждый отчётный период регистрируется 20 тысяч новых случаев. В группе старше 50 лет патология встречается у 2% людей. На молодом и зрелом этапе жизни диагностируется редко. Код по МКБ 10 — G20.

Что такое болезнь Паркинсона
Болезнь Паркинсона характеризуется гибелью нейронов чёрной субстанции, что провоцирует дисбаланс нейромедиаторных систем. Происходит снижение уровня дофамина, растормаживание вставочных холинергических нейронов в полосатом теле мозга. Моторные нарушения, возникающие при этом, объясняются вторичным ослаблением функции соответствующих зон коры больших полушарий. Деструкция нервных клеток происходит при избыточном накоплении в них специфического белка альфа-синуклеина. Это может реализовываться при его гиперпродукции, обусловленной генетическими факторами или на фоне недостаточности убиквитин-протеосомного механизма. Последний отвечает за утилизацию веществ, участвующих в передаче информации по нервным путям.
Дебют заболевания чаще происходит в 55–60 лет. Известны ранние формы, когда признаки болезни выявляются у людей зрелого возраста (40–45). Генетически детерминированная ювенальная разновидность встречается у молодых (20–25 лет). Средняя частота встречаемости изменяется в пределах 60–140 случаев на 100 тысяч человек. Впервые возникшие, симптомы нарушения больше не исчезают. Патология считается неизлечимой. Терапия направлена на замедление прогрессирования изменений и продление жизни пациента. На долю БП приходится 80% случаев паркинсонизма. Однако аналогичная симптоматика возникает и при поражении нигростриарной системы токсическими, инфекционными, физическими факторами, сосудистой патологией. Болезнь Паркинсона у женщин встречается реже, чем у мужчин. Однако различия по половому признаку минимальны.
История заболевания
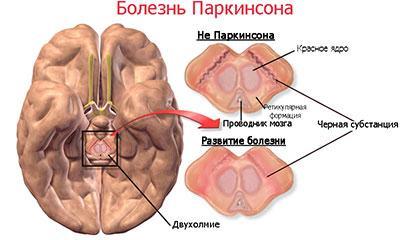
Первые описания больных с parkinson scriptor morbus относятся к 1817 году. Созданы британским врачом Д. Паркинсоном, который представил научному сообществу труд под названием «Трактат о дрожательном параличе». Тогда работа не была оценена по достоинству. Своё современное название БП получила от Жан Мартен Шарко, который изучал нейродегенеративные процессы в 1874 г. После этого над выявлением механизмов работал С. Вильсон.
За 200 лет, прошедших с момента первого научного представления болезни Паркинсона, были изучены этапы развития, причины, патогномоничные симптомы, позволяющие отличить её от процессов со сходной клиникой. Современные методы лечения болезни позволяют длительно сохранять приемлемое качество жизни и трудоспособность людей. В последние десятилетия ведутся разработки, направленные на поиск действенных методов терапии. Известными учёными современности, авторами трудов по тематике паркинсонизма являются: Голубев, Фёдорова, Левин, Шток, Иванова-Смоленская.
Симптомы и первые признаки
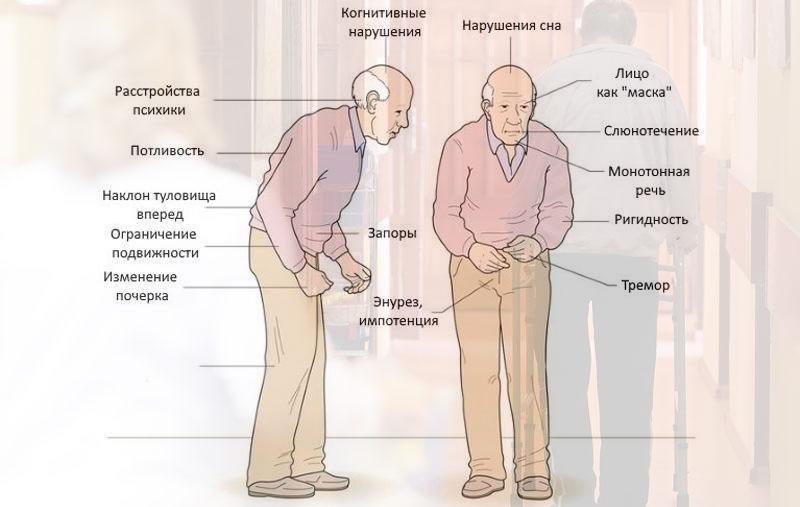
Клинические сигналы болезни вариабельны и разнообразны. Вначале проявляются слабо, позднее распространяются, набирают силу, становятся ярко выраженными, генерализованными. В числе распространённых – шесть симптомов.
- Тремор покоя. Самопроизвольные колебания отдельных зон с частотой 4–7 герц. Начинаются с руки, позже переходят на ногу, затрагивают нижнюю челюсть. Сохраняются в покое или при статической нагрузке. Усиливаются при работе здоровой конечности. Выполнение действий поражённой областью приводит к ослаблению или исчезновению тремора.
- Гипокинезия. Проявляется неспособностью совершать поступки, требующие мелкой моторики, хорошей координации. Движения замедленные, неуклюжие, человек быстро утомляется. Мимика, обеднённая. При письме имеет место микрография. В начале строки буквы крупные, в конце – мелкие, плохо разборчивые. На поздних стадиях пациент испытывает трудности при действиях ложкой во время еды, не может удерживать сложные позы или самостоятельно покидать автомобиль.
- Ригидность. Увеличенное сопротивление при пассивном сгибании конечности. В первую очередь затрагиваются крупные суставы, позднее — мелкие.
- Постуральная неустойчивость. Больные часто падают. Это обусловлено гипертонусом мышц-сгибателей и патологическим наклоном туловища вперёд. Симптом возникает на 5–6 год болезни, и он один из основных инвалидизирующих факторов.
- Затруднение ходьбы. Обнаруживается семенящая походка, сложности при отрывании стопы от пола. При подъёме по лестнице симптом исчезает. В узких проёмах отмечаются эпизоды застывания.
- Спазмы. Протекают в форме болезненных, непроизвольных мышечных сокращений или фасцикуляций — судорог отдельных волокон. Последние сопровождаются чувством покалывания, онемения.
Помимо сказанного, у пациентов с болезнью Паркинсона отмечаются ещё ряд симптомов, возникающих на заключительном этапе:
- Поллакиурия или недержание мочи.
- Запоры, обусловленные поражением вегетативной нервной системы.
- Сколиоз, изменение формы грудной клетки.
- Ложная гиперсаливация.
- Нарушение глотания.
- Депрессия, панические атаки, деменция.
Причины возникновения
Синдром Паркинсона возникает в результате накопления специфического белка и гибели нейронов головного мозга. Определённую роль играет нарушение дыхательной цепи митохондрий, перекисное окисление с образованием свободных радикалов. Окончательно её причины остаются невыясненными. Вероятность развития повышается под действием следующих факторов:
- Генетическая предрасположенность.
- Возраст 50 лет.
- Контакт с тяжёлыми металлами, гербицидами.
- Отравление нейротропными ядами.
- Цереброваскулярная болезнь.
Любопытно, что пристрастие к курению табака в 2,5 раза снижает риск parkinson scriptor morbus. Это становится возможным, благодаря стимулирующему выработку дофамина и веществ, сходных по строению с ингибиторами МАО, эффекту никотина. Похожим влиянием обладает и кофеин.
Формы и стадии
Сама по себе БП не делится на подтипы. Однако существует ряд других состояний, сопровождающихся явлениями паркинсонизма. Они имеют многообразную природу и сходные клинические проявления:
- Б П (первичная, идеопатическая).
- Моногенные наследственные варианты: ювенильные дебютируют в возрасте до 20 лет и с ранним началом (возникают в 40–45).
- Вторичный тип: результат сосудистых, инфекционных, нейропластических процессов, травм.
- Нейродегенеративная патология: синуклеинопатии, таупатии.
- Болезнь Вильсона и Гентингтона.
Для деления по степени развития негативных изменений используется шкала Хен и Яра, классификация Л. С. Петелина, предложенная в 1970 году. РФ и страны бывшего СНГ чаще применяют принцип деления, разработанный советским учёным. Его основные критерии приведены в таблице:
| Степени | Определяющие признаки |
| Лёгкая | Тремор, гипокинезия и ригидность проявляются слабо, Больной может на короткое время подавлять дрожь усилием воли. Способность к труду и самообслуживанию не утрачивается. |
| Умеренная | Клиника, развёрнутая. Отмечаются нарушения письма, речи. Присутствуют изменения со стороны вегетативной НС и психики. Возможность работать полностью потеряна. |
| Выраженная | Трудности с передвижением в пространстве, замедленная походка, снижение способности к коммуникации, депрессия, деменция. |
Сколько с ней живут
Продолжительность жизни людей, страдающих идеопатическим дрожательным параличом, в среднем составляет 15 лет, если имеет место медикаментозная поддержка. К концу этого срока погибает 80% больных. При отсутствии лечения прогноз ухудшается, среднее время развития патологии до летального исхода составляет 8–10 лет. Смертность среди пациентов с БП в 3 раза превышает среднюю по популяции в этой возрастной категории. Быстрее всего изменения развиваются при позднем дебюте (75–80 лет).
Точная диагностика
Болезнь выявляется по тем или иным клиническим признакам, не требует использования вспомогательных лабораторных или визуализирующих методик. Реализуется в три этапа.
Определение синдрома паркинсонизма
Гипокинезия в сочетании с как минимум одним из следующих симптомов: постуральные нарушения, тремор покоя с частотой 4–6 Гц, мышечная ригидность. Диагноз исключают, если у пациента присутствуют множественные ОНМК, энцефалит, ЧМТ в прошлом, односторонняя симптоматика на протяжении трёх и более лет, мозжечковые знаки, рефлекс Бабинского, рано развивающаяся деменция.
Постановка нозологического диагноза
Считается возможной, если у пациента присутствует 3 признака из приведённых далее:
- Одностороннее начало.
- Прогрессирование.
- Высокая эффективность препарата Леводопа.
- Асимметрия симптоматики даже после появления генерализованных изменений.
Болезнь Паркинсона исключают при обнаружении признаков, описанных в предыдущем пункте, а также в случаях, когда на КТ открываются свидетельства гидроцефалии, атрофии мозжечка. Диагноз требует дополнительного подтверждения, если пациент регулярно контактирует с нейротоксичными веществами, не отзывается на приём высоких дозировок Леводопы.
Определение стадийности
Применяется классификация Петелина или Хен и Яра. Согласно последней, существует 5 этапов развития патологии:
- Односторонний процесс.
- Двустороннее поражение.
- Умеренная постуральная неустойчивость.
- Частичная утрата двигательной активности.
- Полная инвалидизация.
Обязательна дифференциальная диагностика с мультисистемной атрофией и эссенциальным дрожанием. СМА проявляется неэффективностью Леводопы, отсутствием тремора покоя. Есть пирамидные знаки и вегетативная недостаточность. Характерное отличие ЭТ от БП — постурально-кинетическое дрожание с высокой частотой и низкой амплитудой.
Лечение болезни Паркинсона
Терапия не избавляет от симптомов morbi, однако замедляет их развитие. Предпочтение отдаётся медикаментозным способам коррекции. При необходимости используются хирургические методы. Всем пациентам показаны умеренные физические нагрузки, гимнастика, позволяющая минимизировать явления гипокинезии. Восстановительные процедуры проводят амбулаторно. В стационар кладут только людей с тяжёлыми осложнениями.
Медикаментозное лечение
Лекарство от Паркинсона подбирают в зависимости от состояния больного. Как правило, начинают с монотерапии агонистами дофаминовых рецепторов. Дозировка устанавливается методом медленного титрования. Следующее средство добавляют тогда, когда максимально допустимое количество предыдущего не позволяет добиться приемлемого эффекта. Лицам старше 70 лет сразу назначают Леводопу. Список медикаментов, назначаемый неврологом:
- АДР: Мирапекс, Проноран.
- Ингибиторы моноаминооксидазы Б: Эльдеприл, Юмекс, Азилект.
- Средства на основе Амантадина: Неомидантан, ПК-мерц.
- Антихолинергические медикаменты: Артан, Циклодол.
- Ингибиторы катехол-о-метилтрансферазы: Энтакапон.
- Леводопа: Наком, Левоком, Мадопар.
Главная задача лекарственного лечения — восстановление нарушенных двигательных функций. При этом дозировки средств допускаются по возможности минимальные. На начальных этапах развития БП, когда снижение трудоспособности отсутствует, от назначения терапии рекомендуется отказаться.
Хирургическое лечение
Показано при неэффективности консервативных методов и в случаях, когда состояние пациента не позволяет назначать ему препараты в необходимых дозировках. Относительным показанием к вмешательству считается молодой возраст пациента и предположительно длительный период предстоящей жизни. Во время операции используют следующие способы коррекции: паллидотомия, вживление внутримозговых стимуляторов, трансплантация эмбриональной ткани надпочечника или чёрной субстанции, таламотомия. Работу проводят в условиях нейрохирургической операционной, под общим наркозом или местной анестезией. Требуется продолжительный восстановительный период. Лицам старше 70 лет подобное лечение противопоказано.
Эффективны ли народные средства
Методы нетрадиционной медицины предназначены для коррекции двигательных нарушений при паркинсонизме. К их числу относят: ножные ванны с отваром папоротника, компресс из настоя люцерны на поражённые конечности, приём внутрь спиртового экстракта жасмина, масла, полученного из лаврового листа. Все эти средства не обладают доказанной эффективностью и не должны использоваться как основной способ терапии. После консультации с врачом их допускается применять как дополнение к классической схеме.
Гимнастика при болезни Паркинсона
Физические упражнения при БП не избавляют от неприятных симптомов, однако позволяют улучшить подвижность пациента. Подбор программы тренировок осуществляет инструктор по ЛФК в тандеме с лечащим врачом. Она включает аэробные, изометрические нагрузки, работу, направленную на улучшение координации и растяжение мышц. Параллельно с этим для пациента разрабатываются рекомендации по питанию, позволяющие предотвратить утрату мышечной массы и общего веса тела. Помимо физкультуры, больному рекомендуется посещать психолога и речевую терапию, участвовать в программах, направленных на улучшение информированности о патологии.
Профилактика и прогноз
Специфическим методом предотвращения дрожательного паралича можно считать употребление минимум одной чашки кофе в день. Большее количество напитка не рекомендовано в связи с его негативными эффектами. Людям, входящим в группу риска, следует:
- Регулярно принимать курс фолиевой кислоты.
- Включать в рацион оливковое масло, орехи, шпинат, семена подсолнечника.
Положительное влияние на центральную нервную систему оказывают динамические нагрузки: бег, плавание, подвижные игры. Всё сказанное не позволяет полностью исключить появление болезни Паркинсона или сходных состояний, однако вероятность их развития уменьшается.
Несмотря на то что курение в 2,5–3 раза снижает риск возникновения болезни Паркинсона, использовать его в качестве способа профилактики недопустимо. Вред, который наносится организму табачным дымом, многократно превышает возможную пользу никотина.
Прогноз неблагоприятный, процесс неизлечим. Средняя продолжительность жизни составляет 10–15, максимум 25 лет. Ювенильные формы развиваются медленно и обеспечивают больший срок. Если осуществляется лечение, существенное ухудшение качества жизнедеятельности происходит лишь на заключительных этапах. Всё предыдущее время пациент сохраняет способность к труду и самообслуживанию.
Паркинсонизм и болезнь Паркинсона отличие
Паркинсонизм — термин, объединяющий множество состояний, обладающих похожими клиническими проявлениями. Сюда входят посттравматические изменения, повреждения мозга, возникшие в результате действия отравляющих веществ. БП — самостоятельная нозологическая единица с рядом отличий от других подобных изменений, возникающая по вполне конкретным причинам.
Заключение врача
Болезнь Паркинсона — тяжёлое нейродегенеративное состояние, на завершающих этапах приводящее к инвалидизации пациента. Основная масса людей находится в преклонном возрасте, однако ювенильная разновидность встречается у молодых. Признаки parkinson scriptor morbus являются уважительной причиной, чтобы не идти в армию, но они же исключают получение водительского удостоверения и вождение автомобиля. Такие люди находятся под наблюдением невролога, получают необходимые лекарства. БП — не приговор. Ранняя диагностика позволяет на длительный период отсрочить тяжёлые изменения. Поэтому при первых признаках паркинсонизма рекомендуется обратиться к врачу для обследования и лечения.

